Vitíligo y Repigmentación
Si estás leyendo esto, algo ha cambiado en tu piel que no debería haber cambiado. Manchas blancas que aparecieron sin aviso, que crecen, que no responden a lo que te han recetado. Vamos a confirmar qué es, entender por qué ocurre, y construir un plan basado en la mejor evidencia disponible.
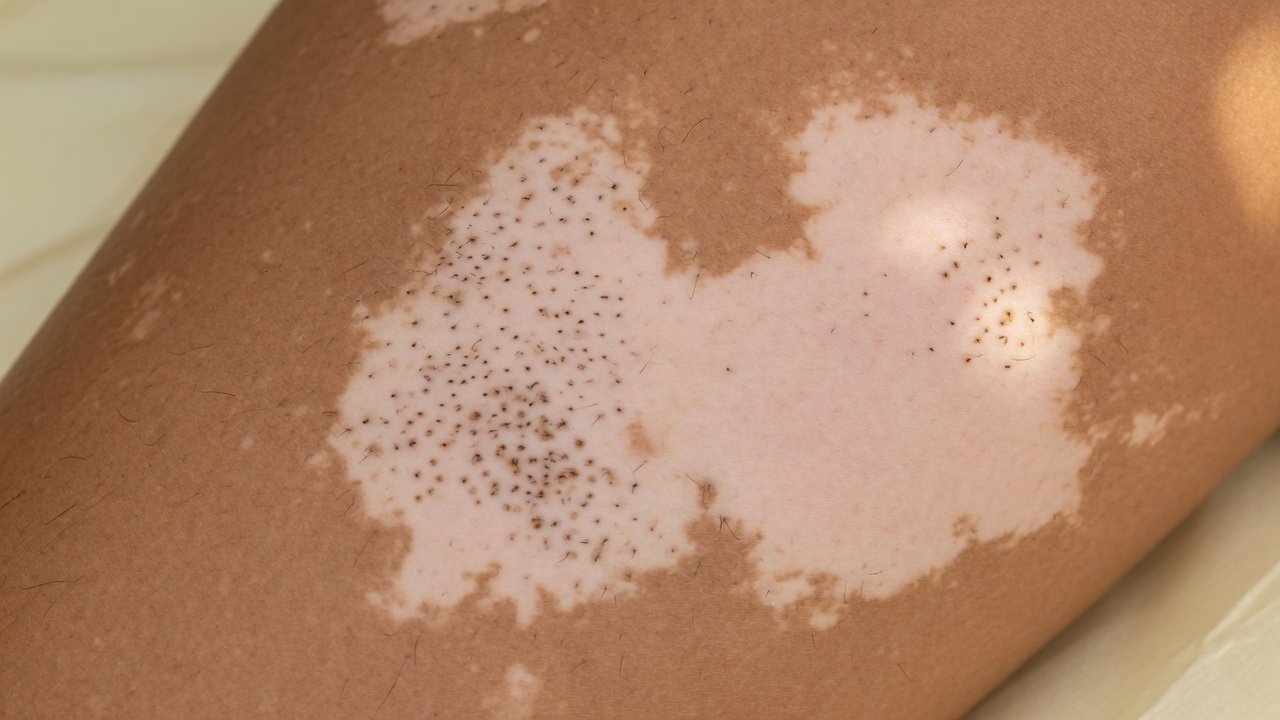
El vitíligo no es una simple «falta de color». Es una enfermedad autoinmune en la que tu sistema inmune destruye las células que producen el pigmento de la piel (melanocitos). Afecta al 0,5–2% de la población mundial, puede aparecer a cualquier edad, y no es contagioso.
Selecciona los signos que reconoces en tu piel. Esto no es un diagnóstico — es una orientación para que llegues a tu dermatólogo con las preguntas correctas.
Esta herramienta es estadística, no diagnóstica. El diagnóstico definitivo requiere una lámpara de Wood (luz ultravioleta) y valoración dermatológica. Si la coincidencia es alta, lleva estos resultados a tu médico — acelerará la consulta.
Tu piel tiene unas células llamadas melanocitos cuya función es fabricar melanina, el pigmento que da color. En el vitíligo, estas células están siendo destruidas. No es que estén «dormidas» — están siendo atacadas activamente por tu propio sistema inmune.
El proceso sigue tres vectores simultáneos. Entenderlos es clave para elegir el tratamiento correcto.
Vector 1: Estrés oxidativo
Tus melanocitos acumulan peróxido de hidrógeno (agua oxigenada) en su interior por un fallo en la enzima catalasa. El exceso de radicales libres destruye la maquinaria que produce color y, finalmente, revienta la célula. Literalmente, te estás decolorando desde dentro.
El factor nuclear eritroide 2 (Nrf2) es el interruptor maestro de la defensa antioxidante. En condiciones normales, detecta el estrés oxidativo y activa genes protectores (catalasa, superóxido dismutasa, glutatión peroxidasa). En el vitíligo, Nrf2 está funcionalmente bloqueado o tiene expresión reducida. El resultado: la célula no puede limpiar su propia basura metabólica. El H2O2 acumulado oxida la enzima tirosinasa (necesaria para producir melanina) y destruye la estructura del melanocito.
Esta disfunción conecta directamente con la salud mitocondrial: la mitocondria es la primera en sufrir este estrés y la primera en enviar señales de peligro al sistema inmune.
Vector 2: Ataque autoinmune (vía JAK-STAT)
Cuando el melanocito estresado pide ayuda, libera interferón-gamma (IFN-γ). Esta molécula activa una ruta de señalización llamada JAK-STAT en las células vecinas, que producen una quimioquina llamada CXCL10. La CXCL10 actúa como un GPS que atrae linfocitos T asesinos (CD8+) directamente al melanocito. Estos soldados lo ejecutan.
La estrategia terapéutica clave: si bloqueas JAK-STAT, los linfocitos T nunca reciben la dirección. El melanocito sobrevive. Esto es exactamente lo que hacen los inhibidores JAK (ruxolitinib, upadacitinib).
El IFN-γ se une a receptores en los queratinocitos vecinos, activando las quinasas JAK1 y JAK2. Estas fosforilan al factor de transcripción STAT1, que transloca al núcleo y activa la expresión génica de CXCL10. Los linfocitos T CD8+ expresan el receptor CXCR3, que reconoce CXCL10 como señal de reclutamiento. Una vez en la piel, inyectan granzimas y perforinas al melanocito para destruirlo. Este loop se autoamplifica: cada melanocito destruido libera más IFN-γ, atrayendo más linfocitos. Por eso el vitíligo activo se extiende rápidamente.
Vector 3: Pérdida de adhesión (melanocitorragia)
Los melanocitos del paciente con vitíligo tienen un defecto en la proteína E-cadherina, el «pegamento» que los sujeta a la capa basal de la piel. Ante un trauma físico (roce, rascado, elástico de la ropa), el melanocito se despega y se pierde. Esto explica por qué el vitíligo aparece en zonas de fricción y por qué el fenómeno de Koebner es tan revelador.
No todas las intervenciones son iguales. Esto es lo que dice la evidencia clínica real, estratificada por el sistema de niveles KRECE (N0 = in vitro, N5 = metaanálisis). Las opciones marcadas en verde tienen datos sólidos. Las marcadas en ámbar son prometedoras pero incompletas. Las marcadas en rojo son ruido.
La repigmentación es un proceso biológico lento. Requiere una estrategia en fases: primero apagar el incendio (estabilizar), luego reconstruir (reparar), luego mantener. Si estimulas con luz sin frenar el ataque inmune, solo conseguirás inflamar más la zona.
Fase 1: Estabilizar (semanas 1–8)
El objetivo es reducir la carga alostática: que tu sistema inmune deje de percibir amenazas constantes.
Auditoría química. Revisa todo lo que toca tu piel. Elimina productos con fenoles, catecoles y quinonas — son análogos estructurales de la tirosina que bloquean la producción de melanina. Cuidado con: tintes de pelo permanentes (P-fenilendiamina), adhesivos de pestañas postizas, gomas y caucho industrial (sandalias, guantes de látex), detergentes con blanqueadores ópticos agresivos.
Gestión del eje HPA. El cortisol elevado suprime la hormona estimulante de melanocitos (α-MSH). Técnicas de activación del nervio vago (respiración 4-7-8, exposición controlada al frío) para salir del modo simpático. Sin esto, el protocolo pierde eficacia.
Dieta de eliminación inmunológica. Eliminación temporal de gluten (por reactividad cruzada con proteínas del melanocito) y lácteos A1 (caseína inflamatoria). Si hay dolor articular, moderar solanáceas (tomate, berenjena, pimientos). El objetivo es reducir la inflamación crónica sistémica que alimenta el ataque.
Descartar intestino. Si hay síntomas digestivos, descartar SIBO y H. pylori. La permeabilidad intestinal puede generar mimetismo molecular contra el melanocito.
Fase 2: Reparar (semanas 4–24+)
La fase 2 se solapa con la 1. Una vez que la progresión está estabilizada, introducimos estímulo y materia prima.
Fototerapia UVB-NB (311 nm). El estímulo central. 2–3 sesiones por semana, días alternos, nunca consecutivos. Señal de que funciona: eritema rosado leve. Si no hay acceso a UVB-NB, helioterapia controlada (sol de índice UV moderado, solo sobre la lesión, cubriendo piel sana con protector físico de zinc).
Ruxolitinib tópico. Si el dermatólogo lo prescribe, aplicar en las lesiones 2 veces al día. Los datos sugieren que la combinación ruxolitinib + UVB-NB mejora los resultados respecto a cada intervención sola. Aplicar horas antes del UVB, no inmediatamente después.
Ruxolitinib: no superar el 10% de superficie corporal. Precaución en pacientes con infecciones activas. La L-Fenilalanina está contraindicada en fenilcetonuria. La fototerapia está contraindicada en antecedentes de melanoma, lupus eritematoso sistémico y medicación fotosensibilizante (tetraciclinas).
Suplementación de apoyo
| Compuesto | Dosis | Función |
|---|---|---|
| Vitamina D3 + K2 (MK-7) | 5.000–10.000 UI/día | Inmunomodulador genómico. Buscar rango 60–80 ng/mL en analítica. Tomar con grasa. |
| Ginkgo Biloba (24% estandarizado) | 120–240 mg/día | Estabilizador antioxidante. Repartir en 2 tomas. Clave en vitíligo activo. Suspender antes de cirugía. |
| Polypodium Leucotomos | 480–1000 mg | Fotoprotector oral. Tomar 30–60 min antes de exposición UV. |
| L-Fenilalanina | 500 mg–1 g | Precursor directo de melanina. Tomar 45 min antes de la luz UV. |
| Ácido Alfa Lipoico (R-Lipoico) | 600 mg | Restaura glutatión intracelular. Combate el H2O2 acumulado. |
| B12 (metilcobalamina) + Folato | 1000 mcg / 400 mcg | Reduce homocisteína (tóxica para el melanocito). Formas metiladas, nunca cianocobalamina. |
Fase 3: Mantener
La repigmentación sin mantenimiento tiene una tasa de recaída de ~40% al año. El dato más importante de la extensión a largo plazo del ruxolitinib (TRuE-V LTE) es que la repigmentación continúa mejorando hasta la semana 104 con uso continuado. La decisión de cuándo reducir o parar debe ser conjunta con el dermatólogo y basada en la estabilidad clínica, no en un calendario arbitrario.
Señales de que el protocolo está funcionando: puntos de repigmentación perifolicular (alrededor de los folículos pilosos), reducción del fenómeno de Koebner, bordes de las manchas que se vuelven menos definidos.
El vitíligo dejó de ser una enfermedad sin tratamiento. Pero la mayoría de los pacientes siguen sin saberlo.
La aprobación del ruxolitinib tópico en 2022 fue un punto de inflexión real — el primer fármaco aprobado específicamente para repigmentación. Los datos de extensión a 2 años confirman que funciona y que la mejora es acumulativa. Si tienes vitíligo facial, esto ya no es experimental. Es primera línea.
El upadacitinib oral, con resultados de fase 3 positivos y solicitud regulatoria enviada a FDA y EMA en febrero de 2026, va a abrir la puerta a un tratamiento sistémico para quienes tienen vitíligo extenso. Todavía no está aprobado, pero la trayectoria es clara.
La afamelanotide nos interesa especialmente como empresa de péptidos. Es un análogo de α-MSH que estimula al melanocito directamente, sin suprimir el sistema inmune. El enfoque es complementario, no competitivo, con los inhibidores JAK. Esperamos los resultados del ensayo CUV105 en la segunda mitad de 2026 para tomar posición formal.
Si este fuera mi protocolo personal: estabilización con eliminación ambiental y suplementación antioxidante (semanas 1–4), introducción de fototerapia UVB-NB + ruxolitinib tópico (si hay acceso), Ginkgo Biloba 240 mg/día como adyuvante, y vitamina D en rango óptimo. La suplementación sola no repigmenta — necesita el estímulo lumínico. Pero el estímulo lumínico sin estabilización inmune puede empeorar las cosas. Las dos capas juntas.
Lo que descartamos: cualquier protocolo que prometa resultados sin fototerapia, sin intervención farmacológica, o sin un mínimo de 6 meses de compromiso. La repigmentación no es rápida. Quien te diga lo contrario te está mintiendo o te está vendiendo algo.